
Therapiegebiete & Indikationen
Lungenfibrose
Auskultation, Symptome und Differenzialdiagnose: Lungenfibrose erkennen
Ein langjähriger Raucher im fortgeschrittenen Alter sucht Ihre Praxis mit hartnäckigem, trockenem Husten und zunehmender Atemnot auf. Der erste Verdacht richtet sich häufig auf chronisch obstruktive Lungenerkrankung (COPD) oder Asthma – Doch hätten Sie an eine Lungenfibrose gedacht?
Auf dieser Seite erfahren Sie, warum die frühe Erkennung einer Lungenfibrose entscheidend ist, welche Symptome Sie beachten sollten und wie Sie die Erkrankung sicher von COPD und Asthma abgrenzen, um die Prognose Ihrer Patient:innen zu verbessern.
Diese Symptome könnten auf eine Lungenfibrose bei Patient:innen hinweisen

1. Durez P et al., Annals of the Rheumatic Diseases. 2024;83:845-846.
2. Ewig S, Bollow M, Z Rheumatol. 2021, 80:13–32.
Eine Lungenfibrose ist ein gemeinsames Merkmal vieler interstitieller Lungenerkrankungen (ILDs) und durch eine Vernarbung des Lungengewebes gekennzeichnet. Die Erkrankung kann progredient verlaufen und so die Lungenfunktion immer weiter einschränken.1 Das Erschreckende: Etwa die Hälfte der Betroffenen mit progredienter Lungenfibrose stirbt innerhalb von 3 bis 5 Jahren.2,3 Die Prognose ist damit vergleichbar mit der von Krebs.*,4
Patient:innen mit systemischen Autoimmunerkrankungen, wie beispielsweise der rheumatoiden Arthritis (RA), haben ein erhöhtes Risiko eine ILD zu entwickeln – dadurch steigt ihr Sterberisiko 2 bis 10-fache.5
Lungenfibrose-Symptome frühzeitig erkennen
Angesichts der schwerwiegenden Prognose der Lungenfibrose ist Ihre Wachsamkeit als Hausärzt:in entscheidend – denn Sie sind die erste Anlaufstelle vieler Patient:innen. Die unspezifischen Symptome wie anhaltender trockener Husten und zunehmende Belastungsdyspnoe erfordern eine weitere Abklärung, besonders bei Patient:innen mit relevanten Vorerkrankungen, wie RA.
Eine gezielte Anamnese sowie die Auskultation der Lunge auf charakteristische Atemgeräusche können hier frühzeitig die Weichen für die richtige Diagnose stellen und die Prognose maßgeblich verbessern.6,7,8 Das folgende ABC der Früherkennung fasst die wichtigsten Aspekte zusammen.
Lungenfibrose früh erkennen: Ihr Hausarztpraxis-ABC

Auskultation der Lunge: Knisterrasseln als entscheidendes Leitsymptom
Das endinspiratorische Knisterrasseln ist das Kardinalsymptom der Lungenfibrose und tritt bei ca. 80 % aller Patient:innen auf.6 Als Diagnose-Tool können Sie eine basolaterale Auskultation heranziehen. Das Knisterrasseln erinnert an das langsame Öffnen eines Klettverschlusses.9,10
In den meisten Fällen ist dieses bei Auskultation der Lunge schon hörbar, bevor Veränderungen durch bildgebende Untersuchungen sichtbar werden.9
Praxis-Video: Auskultation der Lunge live am Patienten
Prof. Dr. med. Claus Neurohr demonstriert in diesen knapp 6-minütigen Video, worauf es bei der Auskultation ankommt und welche Atemnebengeräusche Sie bei differentialdiagnostischen Überlegungen berücksichtigen sollten.
Prof. Dr. med. Claus Neurohr
Hörbeispiel: Knistern in der Lunge erkennen
Im nachfolgenden Video können Sie einen typischen Auskultationsbefund bei ILD im direkten Vergleich zu einer gesunden Lunge hören. Erkennen Sie das charakteristische endinspiratorische Knisterrasseln?
Differenzialdiagnose: Lungenfibrose von COPD und Asthma abgrenzen
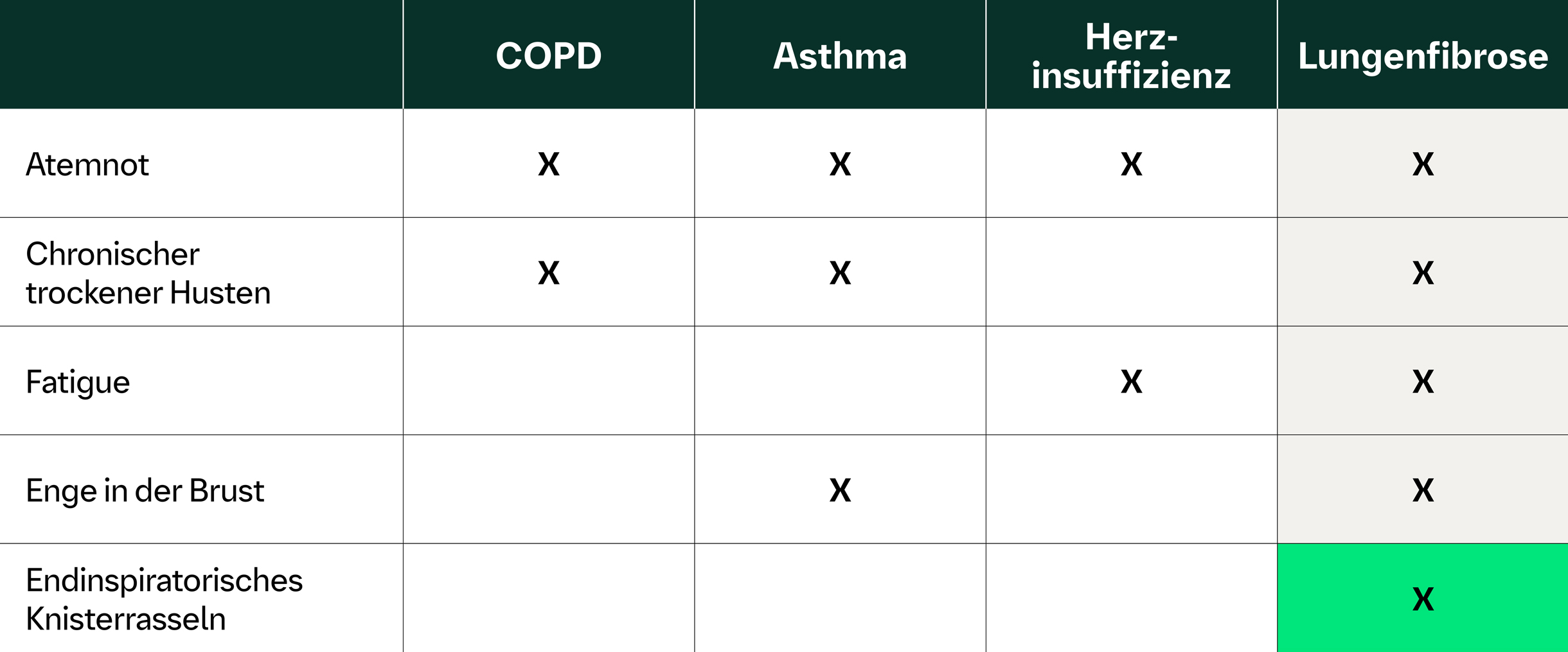
Eine Lungenfibrose zeichnet sich durch einen schleichenden Beginn von u. a. chronisch trockenem Husten und Atemnot aus.11,12 Doch Erkrankungen wie COPD oder Asthma gehen mit ähnlichen unspezifischen Symptomen einher. Deshalb sind initiale Fehldiagnosen und eine verzögerte Diagnose der Lungenfibrose keine Seltenheit.13,14 Durch Auskultation können Sie frühzeitig die Weichen für eine richtige Diagnose stellen.
So können Sie eine Lungenfibrose von COPD oder Asthma unterscheiden6,15,16,17,18
Häufige Fragen zur Früherkennung der Lungenfibrose
Alle aufklappenBei Symptomen wie chronischem trockenem Husten oder Belastungsdyspnoe könnte eine Lungenfibrose dahinterstecken – insbesondere bei Patient:innen mit relevanten Vorerkrankungen wie rheumatoide Arthritis (RA).7, 8
Das endinspiratorische Knisterrasseln ist ein verlässlicher Indikator für Lungenfibrose, da es bei ca. 80 % der Patient:innen auftritt und relativ früh und einfach zu erheben ist.6, 9
Rauchen ist ein wesentlicher Risikofaktor für die Entwicklung einer Lungenfibrose. Fragen Sie den Raucherstatus daher stets in der Anamnese mit ab.7, 8
Ein Verdacht auf Lungenfibrose erfordert eine sofortige Überweisung in die Pneumologie oder in ein spezialisiertes ILD-Zentrum.
Die interdisziplinäre Diskussion in spezialisierten ILD-Zentren ermöglicht eine raschere und präzisere Diagnose sowie die Einleitung einer optimalen Therapie, was die Prognose entscheidend verbessern kann.7, 8
Alles Wichtige zu Lungenfibrose in der Allgemeinmedizin

Fußnoten
- * Gezeigt für Patient:innen mit idiopathischer Lungenfibrose (IPF).
Referenzen
- 1 Cottin V et al. Eur Respir Rev. 2018;27(150):pii:1800767.
- 2 Cen Z et al. Ann Med. 2024;56(1):2406439
- 3 Platenburg MGJP et al., Medicina 2023:59:296.
- 4 Vancheri C et al., Eur Respir J. 2010;35:496–504.
- 5 Hyldgaard C et al., Ann Rheum Dis. 2017;76(10):1700-06.
- 6 Behr J et al., Eur Respir J 2015, 46:186–196.
- 7 Kreuter M et al., Pneumologie 2023;77:269–302.
- 8 Behr J et al., Pneumologie 2023;77(02):94–119.
- 9 Cottin V et al., Eur Respir J 2012;40: 519-521.
- 10 Behr J et al., Pneumologie 2020, 74:263–293.
- 11 Raghu G et al. Am J Respir Crit Care Med. 2018;198:e44–e689.
- 12 Kim DS et al. Proc Am Thorac Soc. 2006;3:285–29210.
- 13 Cosgrove GP et al. BMC Pulm Med. 2018;18:911.
- 14 Vogelmeier C et al., Pneumologie 2018, 72:253–308.
- 15 Buhl R et al., Pneumologie 2017, 71:849–919.
- 16 Meltzer EB, Noble PW, Orphanet J Rare Dis 2008, 3:8.
- 17 Bundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale VersorgungsLeitlinie Chronische Herzinsuffizienz – Langfassung, 3. Auflage, Version 3, 2019, https://www.kbv.de/media/sp/nvl-herzinsuffizienz-lang.pdf
- 18 Raghu G et al., Am J Respir Crit Care Med 2018, 198:e44–e68.






