Diagnostik und Therapieplanung bei Lungenfibrose: Spezialisten im ILD-Board diskutieren fachübergreifend1,2
Interstitielle Lungenerkrankungen (ILD) sind zwar seltene, jedoch schwerwiegende Erkrankungen. Aufgrund der Vielzahl verschiedener ILD-Entitäten (über 200) kommen sie in Summe häufiger vor als erwartet.
- Die idiopathische Lungenfibrose (IPF) als Archetyp einer ILD weist eine Prävalenz von ca. 8 Fällen pro 100.000 Einwohner auf.3 Diese progredient verlaufende Erkrankung ist tödlicher als viele Krebsarten.4
- Auch im Zusammenhang mit systemischen Autoimmunerkrankungen wie rheumatoide Arthritis (RA) oder systemische Sklerose (SSc) kann sich eine progrediente pulmonale Fibrose (PPF) entwickeln.
- So ist etwa jede(r) siebte RA-Erkrankte(r) von einer sogenannten rheumatoiden Arthritis-assoziierten interstitiellen Lungenerkrankung (RA-ILD) betroffen.5 Diese restriktive Lungenerkrankung erhöht die Morbidität und ist eine der Haupttodesursachen bei RA.6,7,8
Die unterschiedlichen ILD-Formen können sich in ihrem klinischen Verlauf und der Prognose deutlich unterscheiden, verlaufen jedoch immer tödlich.9,10,11,12,13,14,15,16,17,18,19 Für den Therapieerfolg und die Prognose bei ILD ist die frühzeitige Diagnose entscheidend.
Früherkennung der Lungenfibrose/ ILD - Wendepunkt in der Patientenversorgung
Laut nationaler S1-Diagnostikleitlinie ist eine multidisziplinäre Diskussion (MDD), idealerweise im ILD-Board, der Goldstandard in der ILD-Diagnostik und -Therapieplanung.1,2 Diese fachübergreifende Zusammenarbeit ist unerlässlich - nur durch die gemeinsame Expertise von Pneumolog:innen, Radiolog:innen, Rheumatolog:innen, ggfs. Patholog:innen sowie weiteren Disziplinen (z. B. Thoraxchirurg:innen) kann eine umfassende und fundierte Beurteilung jedes Einzelfalls gewährleistet werden.
Studien zeigen, dass bis zu 40 % aller ILD-Diagnosen nach der Besprechung im ILD-Board - d.h. einem Team von Lungenfibrose-Spezialisten - reklassifiziert werden. Auch die Therapieempfehlungen werden durch eine multidisziplinäre Diskussion (MDD) klarer und spezifischer. Die fachübergreifende Betrachtung ist somit der Schlüssel für eine frühe, präzise ILD-Diagnose und damit einhergehende therapeutische Intervention.20,21,22
Nutzen Sie bereits die Möglichkeit einer MDD bzw. eines ILD-Boards? Oder handelt es sich hierbei um ein Terrain, dass Sie gerne besser verstehen und in Ihren Behandlungsalltag integrieren wollen? Ggfs. sind Sie schon aktiv, ob als Teilnehmer:in, Zuweiser:in oder Kliniker:in, und ILD-Board-Sitzungen sind fest in Ihrem Kalender vermerkt. Doch vielleicht möchten Sie Ihre Board-Strukturen weiterentwickeln?
Im Folgenden finden Sie kompakte Antworten auf diese Aspekte:
- Stellenwert MDD/ ILD-Board bei der Versorgung von Patient:innen mit Lungenfibrose bzw. ILD
- Beteiligte Fachdisziplinen in einem ILD-Board
- Vorteile der Vernetzung mit einem ILD-Board
- Patientenfallaufbereitung für ILD-Board-Besprechung
- Leitlinienbasierte Qualitätskritierien eines ILD-Boards
- Erforderliche Schritte nach der Fallbegutachtung im ILD-Board
Wie eine ILD abklären? Schritt für Schritt zur Diagnose
Gerade bei seltenen Erkrankungen wie der Lungenfibrose ist es von großem Vorteil, wenn alle Lungenfibrose-Spezialisten an einem Strang ziehen. Teamwork, eine gute Vernetzung und damit der Dialog untereinander tragen maßgeblich dazu bei, die ILD-Diagnostik und Therapieinitiierung so effizient wie möglich zu gestalten.1,2
Die S1-ILD-Diagnostikleitlinie gibt klare Empfehlungen zur schrittweisen diagnostischen Abklärung einer ILD.2 Das folgende Kurzvideo zeigt, worauf es ankommt:
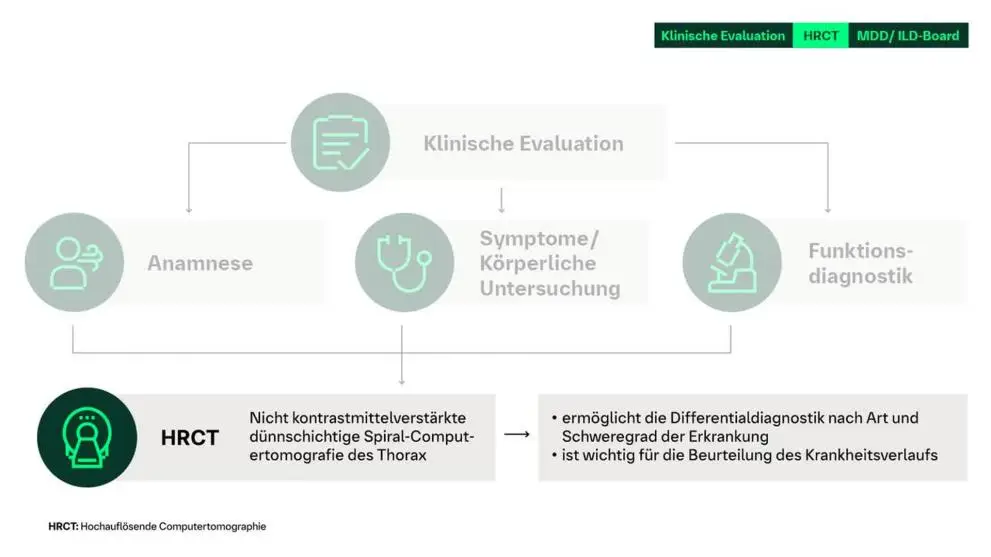
Algorithmus der S1-Leitlinie zur Diagnostik von ILDs
Der diagnostische Algorithmus beginnt mit der klinischen Evaluation, die drei Säulen umfasst:
- Anamnese (Expositionen, vorliegende System- und oder Vorerkrankungen, Familienanamnese, Medikationen etc.)
- Körperliche Untersuchung (Auskultation, Trommelschlegelfinger)
- Funktionsdiagnostik (Spirometrie, Bodyplethysmographie, DLCO, BGA, 6MWT)
Auf die Basisdiagnostik folgt in Schritt zwei die bildgebende Diagnostik mittels hochauflösender Computertomographie (HRCT). Die HRCT-Zeichen- und Muster sind entscheidend für die Erhärtung eines ILD-Verdachts und liefern wichtige differentialdiagnostische Hinweise auf Art und Schweregrad der Erkrankung bzw. die Beurteilung des Krankheitsverlaufs.
Der letzte und entscheidende Schritt ist die MDD, idealerweise im ILD-Board. Dieses interdisziplinäre Gremium ermöglicht eine umfassende Diskussion der klinischen, radiologischen und gegebenenfalls histopathologischen Befunde aus jeweiliger Fachperspektive, welche in einer fundierten Empfehlung zur Planung der ILD-Therapie mündet.
Sichere Entscheidungen im ILD-Board: Praktische Hilfen für fundierte Diskussionen

Ein ILD-Board und die damit verbundene multidisziplinäre Diskussion bilden das Herzstück einer präzisen Diagnosestellung und Therapieplanung. Von Anfang an strukturiert erhobene Patientendaten ermöglichen eine optimale Fallbesprechung, umfassende diagnostische Begutachtung und fundierte Therapieempfehlung im ILD-Board.
Vollständige Unterlagen zum Patientenfall sind hierbei Grundvoraussetzung. Es empfiehlt sich, bei der Einreichung eines Falls vorab Kontakt mit einem spezialisierten Zentrum oder einer Klinik mit ILD-Board aufzunehmen. Warum? MIndestinformationen für eine erste Einschätzung durch das Board können abgefragt und ggfs. die Dringlichkeit der Fall-Begutachtung abgestimmt werden.
Zudem ist es wichtig, alle relevanten Vorbefunde – wie zugrundeliegende Grunderkrankungen, detaillierte Anamnesen und insbesondere radiologische HRCT-Befunde – zur Begutachtung vollständig mitzusenden.
Der von der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (DGP) entwickelte Patienten-Fragebogen kann die Diagnostik bei Verdacht auf eine ILD erleichtern und die standardisierte Abfrage von Symptomen sowie möglichen Auslösern unterstützen. Binden Sie Ihre Patient:innen aktiv ein und ermutigen Sie dazu, die Fragen sorgfältig zu beantworten. Jeder Hinweis kann Einfluss auf die weiteren diagnostischen Schritte haben.
Praxis-Einblicke: 5 Musterprotokolle als Leitfaden für Ihr Handeln - nach Login
Die theoretische Struktur eines ILD-Boards ist das Fundament – die klinische Realität jedoch ist so vielfältig wie die über 200 ILD-Entitäten selbst. Ein ILD-Board ist dabei weit mehr als eine reine Befunddiskussion: Es fungiert als Steuerzentrum für die Patientenversorgung und schafft die notwendige Verbindlichkeit für den Behandlungsstart.
Um Ihnen eine Orientierung für die Dokumentation und Diskussion eigener Fälle zu geben, haben wir fünf reale Board-Protokolle als Inspiration für Sie aufbereitet. Sie verdeutlichen, wie eine präzise multidisziplinäre Diskussion und daraus abgeleitete Empfehlungen die „Time-to-Treatment“ massiv verkürzt: Sobald der Board-Beschluss steht, ist der Weg für die therapeutische Intervention frei.
Exklusiv für Fachkreise und Behandlungsteams
Jetzt kostenfrei anmelden oder registrieren und uneingeschränkten Zugriff auf unsere Services
erhalten
Leitlinie bestätigt ILD-Board als beste Wahl für Fallbeurteilung bei Lungenfibrose1,2
Aktuelle Leitlinien empfehlen explizit, ILD-Boards bei der Diagnostik und Behandlungsplanung für Patient:innen mit ILDs bzw. Lungenfibrose einzubinden.1,2
Die Vorteile liegen dabei auf der Hand:
1. Goldstandard der Diagnostik:
- Durch die gebündelte Expertise aller beteiligten Fachdisziplinen im ILD-Board ist die diagnostische Genauigkeit wesentlich höher.
- Idealerweise setzt sich ein ILD-Board aus Kolleg:innen der Pneumologie, Rheumatologie, Radiologie sowie ggfs. Pathologie zusammen. Abhängig vom Patientenfall können auch Einschätzungen aus Thoraxchirurgie, Palliativmedizin, Physiotherapie und Ernährungsberatung wertvoll sein.
- Besprechungen zu Patientenfällen finden physisch in spezialisierten Zentren bzw. Kliniken statt. Alternativ erfolgt die Fallbegutachtung virtuell. Der Austausch kann regional unterschiedlich organisiert sein.
2. Ganzheitliche Diagnosestellung durch Integration aller relevanten Befunde:
HRCT, Klinik, Histopathologie werden bei der Begutachtung von Patientenfällen von Beginn an bei ILD-Board-Besprechungen berücksichtigt.
3. Kontinuierlicher Austausch zwischen Fachdisziplinen:
- Der stetige Austausch zur aktuellen wissenschaftlichen Datenlage sowie klinischen Erfahrungswerten aus dem ILD-Behandlungsalltag mit Kolleg:innen aus den beteiligten Fachbereichen sichert eine optimale ILD-Versorgung.
- Auch niedergelassene:r Fachärzt:in können idealerweise am ILD-Board teilnehmen und direkt mitdiskutieren.
4. Zeitgewinn durch gebündelte Expertise:
- Es erfolgen keine isolierten Entscheidungen. Im ILD-Board wird strukturiert interdisziplinär diskutiert, was zu fundierten Ergebnissen führt.
- Im Falle virtueller ILD-Boards wird der Aufwand für alle Beteiligten reduziert und verbessert vor allem bei räumlicher Distanz die Anbindung an spezialisierte Zentren/ Kliniken mit ILD-Expertise.
5. Schnellere Diagnosestellung und fundierte Therapieentscheidung:
- Die Ergebnisse der Falldiskussion im ILD-Board werden kompakt zusammengefasst und geben eine klare Empfehlung zur weiteren Behandlung.
- Insgesamt werden in der ILD-Versorgung somit dIagnostische Abläufe und Therapieinitiierungen beschleunigt.
Was zeichnet ein ILD-Board aus? Diese Erfolgsfaktoren empfiehlt die Leitlinie1,2

Qualitätskriterien für ein ILD-Board gemäß aktueller Diagnostik- und Therapieleitlinie
Es gibt klare Qualitätskriterien, die ein ILD-Board erfüllen sollte, um leitliniengerecht zu agieren.
1. Interdisziplinäres Team:
Die Besprechungsrunde setzt sich bestenfalls aus erfahrenen Pneumolog:innen, Radiolog:innen, Rheumatolog:innen und ggfs. Patholog:innen, sowie fallabhängig weiteren Disziplinen wie z.B. Thoraxchirurgie, zusammen.
2. Regelmäßige Treffen: Für die Patientenfall-Begutachtung ist es wichtig, sich idealweise in festen Intervallen, d. h. wöchentlich, 14-tägig oder monatlich im ILD-Board zu treffen.
3. Standardisierte Fallpräsentation – strukturiert erhobene Daten:
Einheitliche Dokumentation von Anamnese, Diagnostik (HRCT, BAL, Autoimmunserologie etc.), Befunden und Therapieentscheidungen sowie klare Protokollierung sind für eine multidisziplinäre Beurteilung von Patientenfällen auschlaggebend.
4. Klare Dokumentation: Nachvollziehbare Diagnostik- und Therapieempfehlungen:
Transparent auf Basis klar dokumentierter Informationen zum Patientenfall fachübergreifend im ILD-Board zu diskutieren, erhöht die diagnostische Sicherheit einer ILD und führt zu einer präzisen Empfehlung zur Therapie.
5. Unmittelbare Weiterleitung der Empfehlungen an die Zuweiser:innen:
ILD-Board-Empfehlungen werden unmittelbar an die Zuweiser:innen weitergeleitet. Dabei klar mit den beteiligten Kolleg:innen zu kommunizieren, entscheidet über den Versorgungsverlauf Betroffener. Um ggfs. eine individuelle Abstimmung zu Therapieplänen von Zuweiser:innen und ILD-Patient:innen vornehmen zu können, ist das Einbeziehen der Zuweiser:innen in ausgewählte ILD-Board-Sitzungen vorteilhaft. Überdies ist es elementar, Verantwortlichkeiten zu definieren und festzulegen, wer welche Schritte (z. B. Veranlassung weiterer Diagnostik oder Therapie-Überwachung) übernimmt.
6. Nachverfolgung der Patientenverläufe:
Eine kontinuierliche Evaluation des Krankheitsverlaufs alle 3 bis 6 Monate* und damit einhergehende erneute Begutachtung der Patientenfälle ist entscheidend, um eine optimale ILD-Versorgung sicherstellen zu können.
Das strukturierte Vorgehen minimiert Fehlinterpretationen, maximiert die diagnostische Sicherheit und gewährleistet, dass jede:r Patient:in die bestmögliche, auf die individuellen Bedürfnisse zugeschnittene Behandlung erhält. Für die Weiterbehandlung der Patient:innen im niedergelassenen Bereich kann der von den ILD-Leitlinienautor:innen vorgeschlagene Diagnosekopf für den "ILD-Arztbrief" hilfreich sein. Dieser führt eindeutig die Ergebnisse der ausführlichen Diskussion des Patientenfalles im ILD-Board auf:
ILDs und Lungenfibrose: Informationen für Patient:innen & Angehörige

Interstitielle Lungenerkrankungen, kurz ILDs, ist ein Begriff, der viele unterschiedliche Lungenerkrankungen abdeckt, die durch eine Vernarbung des Lungengewebes hervorgerufen werden. Die idiopathische Lungenfibrose (IPF) z. B. ist eine Form der ILD mit unbekannter Ursache, die sich u. a. in den Symptomen Atemnot unter Belastung und trockener Husten äußert. Auch einige entzündlich-rheumatische Erkrankungen (z. B. rheumatoide Arthritis oder systemische Sklerose) können mit einer fibrosierenden Beteiligung der Lunge einhergehen, die über die Zeit zunehmen und in einzelnen Fällen lebensbedrohlich verlaufen kann.
Sie haben Symptome? Machen Sie jetzt den Lungenfibrose-Selbsttest
Anhaltender trockener Husten, Atemnot, Müdigkeit? Diese Symptome können viele Ursachen haben, doch manchmal kann auch eine Lungenfibrose dahinterstecken. Unser kurzer Selbsttest hilft Ihnen, erste Anhaltspunkte zu finden und zu entscheiden, ob ein Arztbesuch sinnvoll ist. Der Test dauert nur ca. 3 Minuten und Ihre eingegebenen Daten bleiben dabei anonym.
Ihre Gesundheit zählt:
Sie sind von der Diagnose Lungenfibrose betroffen? Unterstützung für den Alltag mit der Erkrankung
Unsere unten aufgeführten Internetseiten bieten Ihnen verlässliche und gut verständliche Informationen rund um die Erkrankung.
Dort finden Sie Wissenswertes über die Ursachen und Symptome, über Untersuchungsmethoden und Behandlungsmöglichkeiten bei Lungenfibrose. Außerdem erhalten Sie praktische Tipps, wie Sie Ihren Alltag mit der Erkrankung besser bewältigen können. Mit Broschüren zu den Krankheitsbildern sowie hilfreichen Ratgebern, Postern und Dokumentationshilfen rund um die Themen Ernährung und Bewegung können Sie darüber hinaus zahlreiche Materialien direkt herunterladen oder bestellen.
Informationsvorteil jetzt sichern:
Fußnoten
- * Ein klinisches und funktionelles Monitoring wird von der S1-Diagnostikleitlinie alle 3-6 Monate empfohlen. Bei Patient:innen mit niedrigem Progressionsrisiko (z. B. milde Erkrankung, langer bestehende ILD) ggf. längerfristige Kontrollen. Erhöhtes Progressionsrisiko: Alter, männliches Geschlecht, eingeschränkte Lungenfunktion (FVC; DLCO) bei Erstdiagnose, radiologisches UIP-Muster.2
- HRCT: hochauflösende Computertomographie
- RA-ILD: rheumatoide Arthritis-assoziierte interstitelle Lungenerkrankung
- SSc-ILD: systemische Sklerose-assoziierte interstitelle Lungenerkrankung
Referenzen
- 1 Kreuter M et al., Pneumologie 2023;77(05):269–302.
- 2 Behr J et al., Pneumologie 2023;77(02):94–119.
- 3 Duchemann B et al., Eur Respir J. 2017;50(2).
- 4 Vancheri C et al., Eur Respir J 2010.
- 5 Durez P et al., Annals of the Rheumatic Diseases. 2024;83:845-846.
- 6 Ewig S, Bollow M. Z Rheumatol 2021; 80: S13-S32.
- 7 Elhai M et al., Ann Rheum Dis. 2027;76(11):1897-1905.
- 8 Tyndall AJ et al., Ann Rheum Dis. 2010;69(19:1809-15.
- 9 Goh NSL et al., Am J Respir Crit Care Med. 2008;177(11):1248–54.
- 10 Gimenez A et al., Thorax. 2018;73(4):391–392.
- 11 Ryerson CJ et al., Eur Respir J. 2013;42(3):750–757.
- 12 Hyldgaard C et al., Respirology. 2017;22(3):494–500.
- 13 Wells AU et al., Am J Respir Crit Care Med. 1994;149(6):1583–90.
- 14 Mapel DW et al., Thorax. 1998;53(6):469–476.
- 15 Hubbard R et al., Chest. 1998;113(2):396–400.
- 16 Moore OA et al., Rheumatology. 2013;52(1):155–160.
- 17 Kim EJ et al., Eur Respir J. 2010;35(6):1322–28.
- 18 Bongartz T et al., Arthritis Rheum. 2010;62(6):1583–91.
- 19 Vourlekis JS et al., Am J Med. 2004;116(10):662–668.
- 20 Cottin V et al., Eur Respir Rev. 2022;31:220003.
- 21 Walsh SLF et al., Lancet Respir Med. 2016;4:557–565.
- 22 Grewal JS et al., Ann Am Thorac Soc. 2019;16:455–462.
- 23 Bauer, CJ., Skowasch, D., Kreuter, M. et al. Nationale Umfrage zur Präsenz von interdisziplinären Fallkonferenzen bei interstitiellen Lungenerkrankungen (ILD-Boards) an Kliniken in Deutschland. Z Rheumatol (2025). https://doi.org/10.1007/s00393-025-01660-w, ePDF: https://weblink.reprintsonline.de/mail-66b84255a6e568cea75c6a77af44ac13eb5afdad (Lizenzbedingungen: https://creativecommons.org/licenses/by/4.0/deed.de#ref-appropriate-credit)