
Lungenfibrose-Therapie: Warum Verträglichkeit ein Schlüssel zum Erfolg ist
Die Lungenfibrose-Therapie stellt Sie als Ärzt:innen vor besondere Herausforderungen. Mit einer Prognose, die schlechter ist als bei vielen Krebserkrankungen1, erfordert sie eine frühe und vorallem eine dauerhafte Behandlung Ihrer Patient:innen.2,3 Nebenwirkungen sind hier eine große Hürde. Fehlt zusätzlich die Unterstützung im Alltag oder kommen berufliche Belastungen hinzu, steigt das Risiko für Therapieunterbrechungen.
Therapie aus Patientensicht: Zwischen Hoffnung und Belastung

Jede Pause kann das Fortschreiten der Fibrose bei idiopathischer Lungenfibrose (IPF) und progredienter pulmonaler Fibrose (PPF) beschleunigen. Unbehandelt führen die Erkrankungen zu einem kontinuierlichen Verlust der Lungenfunktion.4 Nur durch konsequente Adhärenz kann eine Therapie ihr volles Potenzial entfalten und den gewünschten Effekt erzielen.5

Gute Verträglichkeit ist deshalb ein Schlüssel, um die Lungenfibrose-Therapie konsequent fortzuführen und den Behandlungserfolg zu sichern.
Welche Begleiterscheinungen gefährden den Erfolg einer antifibrotischen Therapie bei Lungenfibrose am häufigsten?

Nicht alle Betroffenen sprechen gleich gut auf die aktuellen antifibrotischen Behandlungen an. Dies liegt nicht ausschließlich an den Nebenwirkungen, sondern auch an der Komplexität der Patientensituation. Die zielgerichtete antifibrotische Therapie ist eine wichtige Behandlungsoption bei fortschreitenden fibrotischen Erkrankungen. Ihre Wirksamkeit kann jedoch von Nebenwirkungen begleitet werden, die für viele Patient:innen eine erhebliche Belastung darstellen:6,7,8,9
- Gastrointestinale Beschwerden wie Übelkeit, Durchfall, Appetitlosigkeit
- Systemische Folgen mit chronischer Erschöpfung, Gewichtsverlust, Schlafstörungen
- Hautreaktionen (Photosensibilität, v. a. phototoxische Reaktionen)
Ältere Patient:innen mit Begleiterkrankungen und Polypharmazie (gleichzeitige Einnahme mehrerer Medikamente) sind besonders vulnerabel. Diese Patientengruppe stellt Ärzt:innen oft vor Herausforderungen bei der individuellen Nutzen-Risikobewertung. Es stellen sich kritische Fragen: Sind die zahlreichen Begleiterkrankungen ein Ausschlusskriterium für eine indizierte antifibrotische Therapie? Ist der/die Betroffene fit genug, um mögliche Nebenwirkungen zu ertragen und adäquat zu managen? Kann eine weitere Dauertherapie trotz hohen Alters zugemutet werden? Gastrointestinale Nebenwirkungen können zudem bestehende Probleme wie Gewichtsverlust verstärken. Trotz klarer Leitlinienempfehlungen3,10 bleibt die Therapieumsetzung in der Praxis daher anspruchsvoll.
Fördern Sie aktiv die Adhärenz bei Lungenfibrose
Alle aufklappen- Patient:innen aktiv in Entscheidungen einbeziehen und ihnen Werkzeuge an die Hand geben, um ihre Therapie selbstbewusst mitzugestalten
- Erklären, warum eine dauerhafte Einnahme entscheidend ist
- Gemeinsam Strategien für den Umgang mit Nebenwirkungen festlegen
- Proaktive Maßnahmen gegen häufige Nebenwirkungen ergreifen (z. B. Diarrhö, Übelkeit)
- Ernährung anpassen und symptomatische Begleitmedikation einsetzen
- Ein engmaschiges Monitoring In den ersten Wochen und Monaten
- Einnahmezeiten an Tagesabläufe anpassen
- Erinnerungs- und Unterstützungssysteme nutzen (Apps, Angehörige, Pflegedienste)
- Belastungen im Beruf oder Alltag gemeinsam besprechen und berücksichtigen
- Abstimmung zwischen Pneumologie, Rheumatologie und Hausarztpraxen sicherstellen
- Einheitliche Botschaften an Patient:innen vermitteln, um Verunsicherung zu vermeiden
Nebenwirkungen und Adhärenzprobleme bleiben im klinischen Alltag eine große Herausforderung. Boehringer Ingelheim arbeitet gemeinsam mit engagierten Ärzt:innen an Lösungen für eine bessere ILD-Versorgung, in der Wirksamkeit und Verträglichkeit Hand in Hand gehen. Ein erster Schritt ist es, die Versorgung neu zu denken.
IPF und PPF verstehen: Von der Diagnose zur besseren Versorgung
Eine gesicherte Adhärenz setzt ein fundiertes Verständnis der Erkrankung der Lungenfibrose voraus – einschließlich der Gründe für ihre oft späte Erkennung.
Die idiopathische Lungenfibrose (IPF) und die progrediente pulmonale Fibrose (PPF) sind komplexe, schwerwiegende Lungenerkrankungen, die oft schwer zu diagnostizieren sind.2,3 Eine PPF kann sich im Kontext systemischer Autoimmunerkrankungen entwickeln, weshalb neben der Pneumologie auch die Rheumatologie eine entscheidende Rolle in der Diagnose und Therapie einnimmt.2,3,11 Unbehandelt führen die Erkrankungen zu einem kontinuierlichen Verlust der Lungenfunktion und einer hohen Sterblichkeit. 4,12-14 Bei IPF ist die 5-Jahresüberlebensrate sogar schlechter als bei den meisten Krebserkrankungen.1

Die Folgen für Betroffene sind gravierend:14,15,16
- Zunehmender Husten, Abgeschlagenheit und Atemnot mit deutlicher Belastungseinschränkung
- Psychosoziale Belastung für Patient:innen und Angehörige
Häufig beginnen IPF und PPF mit unspezifischen Symptomen und werden daher erst spät erkannt – oft erst dann, wenn bereits ein relevanter Lungenfunktionsverlust vorliegt.
Diese späte Diagnose verschlechtert die Prognose und erhöht das Risiko eines frühen Todes.17,18,19,20
Monitoring bei Lungenfibrose: Progression erkennen – Therapie gezielt steuern
Die Früherkennung der interstitieller Lungenerkrankung (ILD) ist nur der erste Schritt. Bei diagnostizierten Patient:innen ist ein aktives und engmaschiges Monitoring essenziell, um eine progrediente Verlaufsform der Lungenfibrose (PPF) frühzeitig zu identifizieren und die Therapie rechtzeitig anzupassen.2,3,10
Frühzeitige Erkennung ermöglicht:
- Rechtzeitige Einleitung oder Anpassung der adäquaten Therapie (antifibrotisch und/oder immunsuppressiv bei autoimmunbedingten ILDs)
- Verlangsamung des Fortschreitens der Fibrose
- Verbesserung von Prognose der Patient:innen
Empfohlen Monitoring-Bausteine:3,10
- Risikobasiertes Monitoring ist essenziell und richtet sich nach Grunderkrankung, Risikoprofil und Krankheitsdauer.
- Lungenfunktionsdiagnostik alle 3-6 Monate – schon kleine Verschlechterungen der FVC können auf eine relevante Progression hinweisen und sollten Anlass zur Therapieanpassung geben
- Symptomerfassung: Belastungsdyspnoe, anhaltender trockener Husten, Leistungsabfall – idealerweise mit standardisierten Fragebögen
- Bildgebung (HRCT): In definierten Abständen (z. B. alle 12 Monate bei hohem Risiko) und bei klinischer Verschlechterung oder unklarem Verlauf empfohlen. Die HRCT gilt dabei als Goldstandard und ist nicht durch Lungenfunktionstests oder Lungenultraschall zu ersetzen.
Integration in den Praxisalltag: Monitoring ist kein passives Beobachten, sondern ein aktives Steuerungsinstrument. Feste Untersuchungsintervalle und standardisierte Dokumentation erleichtern die Verlaufsbeurteilung und ermöglichen rechtzeitige Therapieanpassungen, bevor Lungenfunktion irreversibel verloren geht.2 Auch die neue ERS/EULAR-Leitlinie bietet hierzu eine klare und detaillierte Guidance.10
Mediakademie: Versorgung neu denken – Fortschritt bei Lungenfibrose

Erleben Sie PD Laura Susok (Dermatologie), Prof. Philipp Sewerin (Rheumatologie) und PD Lars Hagmeyer (Pneumologie) in einem interdisziplinären Austausch zu Lungenfibrose. Praxisnah beleuchten sie Versorgungslücken bei IPF und PPF und diskutieren Lösungen für eine bessere Patientenbetreuung.
Goldstandard ist die multidisziplinäre Zusammenarbeit
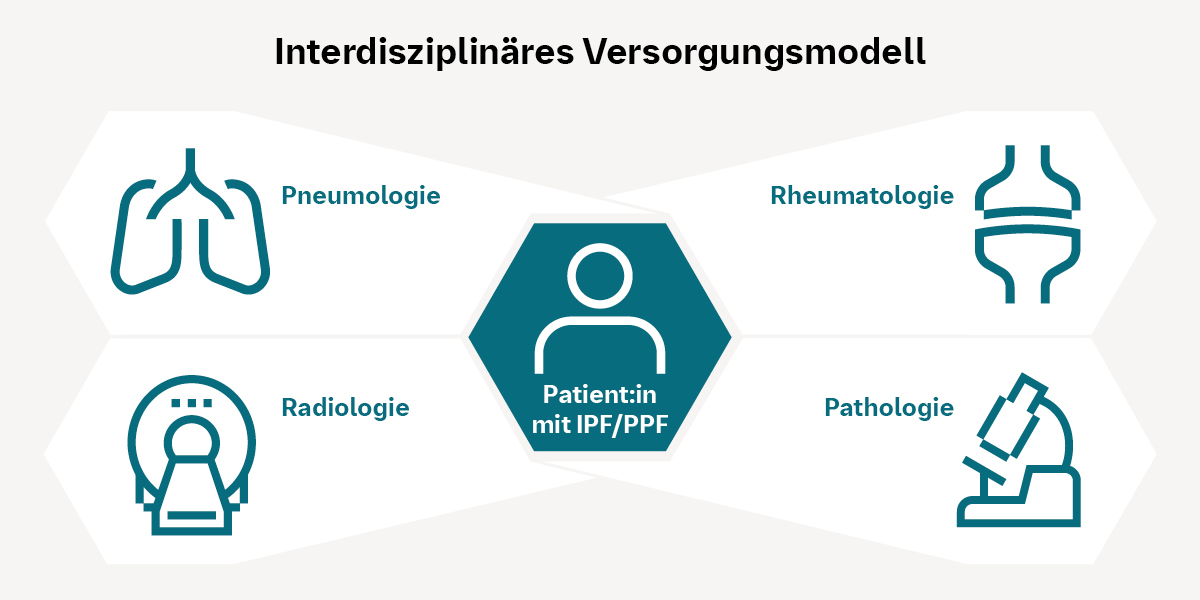
Eine interdisziplinäre Abstimmung mit regelmäßigem Austausch zwischen Pneumologie, Rheumatologie, Radiologie und ggf. weiteren Fachdisziplinen ist essenziell, um die Befunde und das weitere Vorgehen gemeinsam zu diskutieren. Gemäß nationaler S1-Diagnostikleitlinie gilt eine multidisziplinäre Diskussion (MDD), idealerweise im ILD-Board, als Goldstandard in der ILD-Diagnostik und -Therapieplanung.2,3
Radiologische Einblicke in die ILD-Diagnostik
Erfahren Sie im nachfolgenden Kurzvideo (6 Minuten) von Dr. med. Beate Rehbock (Fachärztin für Diagnostische Radiologie, Spezialgebiet Lunge, Privatpraxis und Begutachtung, Berlin) und Prof. Dr. med. Marco Das (Chefarzt Diagnostische und Interventionelle Radiologie an der Helios St. Johannes Klinik in Duisburg) welche radiologischen Aspekte bei der Diagnose von ILDs entscheidend sind. Die Experten diskutieren die Herausforderungen der Früherkennung einer progredienten Lungenfibrose und unterstreichen die essenzielle Bedeutung der interdisziplinären Zusammenarbeit für eine präzise Diagnose und Therapieeinleitung.
Lungenfibrose-Therapie heute: Möglichkeiten und Grenzen

Für die zielgerichtete Behandlung von IPF und PPF stehen derzeit vor allem antifibrotische Therapien zur Verfügung. Diese können den Verlust der Lungenfunktion verlangsamen und somit die Krankheitsprogression bremsen. Voraussetzung hierfür ist eine dauerhafte Einnahme.3
Darüber hinaus, kommen abhängig von der zugrunde liegenden Ursache, auch antiinflammatorische und immunmodulatorische Therapien zum Einsatz, insbesondere bei autoimmunassoziierten ILDs. Begleitend sind symptomorientierte Maßnahmen wie Atemphysiotherapie, Sauerstofftherapie oder pulmonale Rehabilitation wichtige Bestandteile des Versorgungskonzepts. Bei fortgeschrittener Erkrankung und geeigneter Patientenselektion kann zudem eine Lungentransplantation in spezialisierten Zentren erwogen werden, um die Prognose und Lebensqualität zu verbessern.3
Komplexe Erkrankungen wie Lungenfibrose erfordern neue Wege – Wege, die frühzeitige Diagnostik, aktives Monitoring und gut verträgliche, wirksame Therapien miteinander verbinden. Dabei ist Ihr konsequentes Engagement der Wegweiser für den Fortschritt. Boehringer Ingelheim arbeitet eng mit Pneumolog:innen, Rheumatolog:innen, Radiolog:innen und Allgemeinmediziner:innen zusammen, um Versorgungslücken zu schließen und Patient:innen ein längeres, aktiveres Leben zu ermöglichen.
Im Praxisalltag tauchen immer wieder ähnliche Fragen zur Verträglichkeit antifibrotischer Therapien auf. Hier finden Sie kompakte Antworten, die Sie direkt in der Betreuung Ihrer Patient:innen unterstützen können.
FAQs: Häufige Fragen zur Verträglichkeit in der Lungenfibrose-Therapie
Alle aufklappenWeil sie die Therapietreue sichert. Nur eine konsequente, dauerhafte Einnahme verlangsamt effektiv die Progression der Lungenfibrose.
Besonders häufig sind gastrointestinale Beschwerden wie Übelkeit, Durchfall und Erbrechen. Auch systemische Symptome wie Erschöpfung, Gewichtsverlust oder Schlafstörungen können auftreten.8 Zudem können Hautreaktionen wie Phototoxizität, die konsequenten Sonnenschutz erfordert, eine Rolle spielen.9
Eine proaktive Aufklärung und regelmäßiges Nachfragen im Patientengespräch kann helfen, Probleme früh zu identifizieren. Bei gastrointestinalen Beschwerden kann eine angepasste Ernährung oder eine symptomatische Therapie sinnvoll sein.
Eine leicht verdauliche Kost (z. B. Reis, gekochte Möhren, Bananen) kann gastrointestinale Nebenwirkungen lindern. Besonders hervorzuheben ist hierbei Carobpulver (Johannisbrotmehl), das sich als äußerst wirksam bei der Linderung von Durchfällen erwiesen hat.21 Wichtig ist, Ernährungsempfehlungen individuell anzupassen.
Jede Unterbrechung gefährdet den Therapieerfolg. Prüfen Sie umgehend Dosisanpassungen oder unterstützende Maßnahmen und begleiten Sie Patient:innen eng, um die Adhärenz zu sichern.
Praxisnahe Tipps und Materialien finden Sie hier.
Fachinformationen zu Lungenfibrose




Leben mit Lungenfibrose – Informationen für Patient:innen und Angehörige
Ein aktives und erfülltes Leben mit Lungenfibrose ist trotz der Erkrankung möglich. Wichtig für Betroffene ist es, den Alltag bewusst zu gestalten und Strategien zu entwickeln, die helfen, mit den Symptomen umzugehen und das Wohlbefinden zu fördern.
Glossar: Fachbegriffe rund um IPF und PPF
Alle aufklappenDie Therapietreue beschreibt die zuverlässige Einhaltung der ärztlichen Empfehlungen durch Patient:innen, insbesondere die regelmäßige Einnahme von Medikamenten.
Antifibrotika sind Medikamente, die speziell zur Behandlung von fibrosierenden Lungenerkrankungen wie IPF und PPF eingesetzt werden. Sie wirken, indem sie die Bildung von Narbengewebe in der Lunge hemmen und so das Fortschreiten der Lungenfibrose verlangsamen.
Die idiopathische Lungenfibrose (IPF) ist eine seltene, fortschreitende Lungenerkrankung mit medianer Überlebenszeit von 3–5 Jahren – schlechter als bei vielen Krebsarten.
Die Progression oder Krankheitsprogression bezeichnet das Fortschreiten einer Erkrankung. Im Kontext der Lungenfibrose bedeutet dies eine kontinuierliche Verschlechterung der Lungenfunktion, der Symptome und/oder der radiologischen Befunde über die Zeit.
Die progrediente pulmonale Fibrose (PPF) ist eine fortschreitende Vernarbung der Lunge infolge verschiedener Grunderkrankungen wie rheumatoider Arthritis (RA), systemischer Sklerose (SSc) oder chronischer exogener allergischer Alveolitis (cEAA).2,3,11,20 Das mediane Überleben liegt je nach Ursache bei 3–7 Jahren.1,22,23,24
Referenzen
- 1 Vancheri C et al. Eur Respir J. 2010;35:496–504.
- 2 Kreuter M et al., Pneumologie 2023;77(05):269–302.
- 3 Behr J et al., Pneumologie 2023;77(02):94–119.
- 4 Brown KK, et al. Eur Respir J. 2020;55:2000085.
- 5 Burnier, Michel. Eur J Intern Med. 2024;119:1-5.
- 6 Delameillieure A et al. ERJ Open Res. 2022;8(3):00030-2022.
- 7 Flaherty KR et al., N Engl J Med. 2019;381(18):1718–27.
- 8 Richeldi L, et al. N Engl J Med. 2014 May 29;370(22):2071-84.
- 9 Noble PW, et al. Lancet. 2011 May 14;377(9779):1760-9.
- 10 Antoniou KM et al., Eur Respir J. 2025; doi: 10.1183/13993003.02533-2024
- 11 Zibrak JD, Price D. NPJ Prim Care Respir Med. 2014;24:14054.
- 12 OP0033 Interstitial Lung Disease (ILD)-associated mortality in French patients with Connective Tissue Diseases: a Nation-wide population-based study Arnaud, L. et al. Annals of the Rheumatic Diseases, Volume 84, Supplement 1; 30 June 2025
- 13 Wong, A.W., Ryerson, C.J. & Guler, S.A. Respir Res. 2020;21:32.
- 14 Ley B, et al. Survival in idiopathic pulmonary fibrosis: an international perspective. Am J Respir Crit Care Med. 2011 Aug 1;184(4):460-5.
- 15 Lee YJ et al., PLoS One. 2017;12(9):e0184300.
- 16 Kolb M et al., Eur Respir Rev. 2018;27(150):18007.
- 17 Lamas DJ et al., Am J Respir Crit Care Med. 2011;184:842–847.
- 18 Brereton CJ et al., ERJ Open Res 6:00120-2020.
- 19 Cano-Jiménez et al. Sci Rep 2021;11:9184.
- 20 Wijsenbeek M, Cottin V. N Engl J Med. 2020;383(10):958-968.
- 21 Alsina-Restoy R et al., Archivos de Bronconeumologia. 2023;59:341–343.
- 22 Martinez FJ et al., Nat Rev Dis Primers. 2017;3:17074.
- 23 Juge P-A et al., RMD Open. 2023;9(4):e003491.
- 24 Hyldgaard C et al., Respirology. 2017;22(3):494-500.
Anmelden oder Registrieren
Dieser Inhalt ist exklusiv für Fachkreise und Behandlungsteams. Jetzt kostenfrei anmelden oder registrieren und uneingeschränkten Zugriff auf unsere Services erhalten:
- Alle Informationen zu Produkten und Therapiegebieten
- Aktuelle Kongressberichte
- Neue Studiendaten und Literatur
- Materialien zur Patientenaufklärung
- Zahlreiche Downloads und Bestellmaterialien
- Bilddatenbank und Foliensätze
